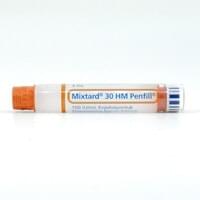
Микстард 30
Товаров: 1
Найти все в аптеках
- Список товаров
- Цены в аптеках
Товаров: 1
Просмотренные товары

Now Foods (США)
Kimberly-Clark (США)

Camera Baby Corporation (Таиланд)

Johnson&Johnson (Германия)


Masud Farm Med (Узбекистан)

Др. Тайсс Натурварен (Германия)

Masud Farm Med (Узбекистан)

Masud Farm Med (Узбекистан)
Выберите товар